EVF – Hematokrit
Erytrocytt volum fraksjon (EVF), også kalt hematokrit, er den fraksjon som erytrocyttvolumet utgjør av blodvolumet. Bestemmelsen kan gjøres manuelt ved en spesiell sentrifugeringsteknikk, som er referansemetoden. Rutinemessig blir den utført med celleteller, hvor verdien regnes ut som produktet av antall erytrocytter og MCV (mean corpuscular volume).
| Hensikt/ Indikasjon | Kontroll av pasienter med polycytemia vera. Utredning av anemi. |
| Analyseprinsipp (sentrifugeringsteknikk) | Blod trekkes opp i kapillærrør som sentrifugeres i spesiell sentrifuge. Andelen erytrocytter i forhold til total mengde blod måles og beregnes. |
| Tolkning | Ved kontroll av pasienter med polycytemia vera bør hematokrit ikke overstige 0,45. Hematokrit gir ofte liten informasjon utover det hemoglobin gir. Grovt anslått kan hematokrit (i %) beregnes som 3 x hemoglobin (i g/dL). |
Referanseområder:
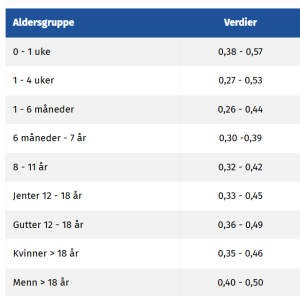
*svaret utgis noen steder i % (ganges da med 100)
Kilde: Nasjonal brukerhåndbok i Medisinsk Biokjemi: Hematokrit, EVF
Trombocytter
Trombocytter dannes ved avsnøring av megakaryocyttens cytoplasma og har en levetid på 9-10 døgn. De kan ikke syntetisere proteiner men er ellers metabolsk komplette celler. Trombocyttenes viktigste funksjon er å stoppe blødninger.
| Hensikt/ Indikasjon | Trombocyttanalyse er aktuelt ved: Utredning av blødningstilstander. Utredning av myeloproliferative tilstander. Mistanke om disseminert intravaskulær koagulasjon. Kontroll ved cytostatikabehandling. Falsk for lave trombocytter (pseudotrombocytopeni) kan skyldes at trombocytter aggregerer i EDTA-blod in vitro. Denne aggregeringen er som regel forårsaket av antistoffer som er aktive i nærvær av EDTA.Man undersøker for trombocyttaggregater ved: Trombocytter < 100 x109/L hvis forrige måling av trombocytter var over 100, eller at det ikke er målt trombocytter tidligere. Trombocytter < 100 x109/L hos kjente pasienter hvis det er > 6 måneder siden det ble undersøkt sist. Mistanke om trombocyttaggregater ut ifra hematologiske prøvesvar; vesentlig lavere resultat enn sist prøve, morfologiske flagg eller dårlig trombocyttkurve.
Trombocytter skal telles manuelt (evt analyseres med alternativ metode) når:
Spesielt for nyfødte:
|
| Analyseprinsipp | Telling av trombocytter gjøres vanligvis maskinelt. Ved manuell telling av trombocytter blandes blodet med ammoniumoksalat for å hemolysere erytrocyttene. Fortynningen overføres til Bürkers tellekammer, og telles direkte ved hjelp av fasekontrastmikroskop.
Undersøkelse for trombocyttaggregater undersøkes ved mikroskopi av fullblod, platerikt plasma eller i blodutstryk.
|
| Tolkning | Høye verdier: Verdier i området 400-1000 x 109/L kan forekomme etter operasjoner, andre traumer, splenektomi, ved noen tilfeller av jernmangel og ved kroniske inflammasjoner. Verdier i området 1000-1500 x 109/L kan forekomme ved myeloproliferative syndromer, for eksempel primær polycytemi, kronisk myelogen leukemi og essensiell trombocytemi. Lave verdier:Ervervet trombocytopeni: Redusert produksjon: Aplastisk anemi, akutt leukemi, myelomatose, cytostatikabehandling, toksisk beinmargsdepresjon. Redusert trombocyttlevetid/økt destruksjon: Immunologisk trombocytopeni, tidligere kalt idiopatisk trombocytopenisk purpura (ITP), systemisk lupus erythematosus (SLE), trombotisk trombocytopenisk purpura (TTP), disseminert intravaskulær koagulasjon (DIC), føtal/neonatal alloimmun trombocytopeni (FNAIT), Heparinindusert trombocytopeni (HIT) og postinfeksiøst (særlig etter mononuklose). Posttransfusjonspurpura er en sjelden tilstand som opptrer etter massive transfusjoner.
Arvelig trombocytopeni (sjeldent): Mest kjente er Bernard Soulier syndrom, vonWillebrand sykdom type 2B, Wiskott-Aldrich syndrom. Ved normal trombocyttfunksjon er det ingen stor fare for blødning hvis trombocytter er over 50 x 109/L. Spontanblødninger kan inntre hvis trombocytter vedvarende, dvs over noen dager, er under 20 × 109/L, men det er store individuelle variasjoner i blødningstendens.
Ved påvisning av trombocyttaggregater gjentas telling etter ny prøvetaking med Na-citrat-rør. Man på da ta hensyn til at prøven er fortynnet (1:10) før man gir ut svar, resultatet ganges med 1,1.
|
Referanseområder:
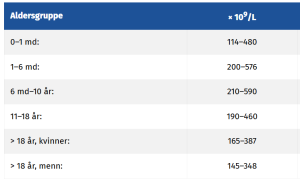
Trombocyttantallet stiger etter kraftig muskelarbeid. Hos kvinner sees noe lavere antall trombocytter de første dagene i menstruasjonssyklus.
Kilder:
Nasjonal brukerhåndbok i Medisinsk Biokjemi: Trombocytter
Prosedyrer for trombocytt-undersøkelser ved SSHF.
Senkningsreaksjon (SR)
B-SR gir et uttrykk for hvor fort erytrocyttene sedimenterer i en vertikal blodsøyle. Erytrocyttenes sedimentasjonshastighet avhenger blant annet av grad av «pengerulldannelse, som øker med økt konsentrasjon av fibrinogen, men også med økte immunglobuliner (f.eks. monoklonal komponent). Erytrocytt-agglutininer (f.eks. kuldeagglutininer) vil også kunne gi økt SR. Fibrinogen er et “akutt fase-protein”, dvs. konsentrasjonen øker ved akutt fase/aktiv prosess og dette gir økt SR. Fibrinogenøkningen skjer relativt langsomt etter en stimulus (infeksjon, skade etc.) som gir akutt fase/aktiv prosess og SR er derfor en «langsom» parameter i forhold til f. eks. CRP. Andre forhold påvirker også SR, anemi gir økt SR, mens polycytemi gir lav SR.
| Hensikt/ Indikasjon | SR brukes vesentlig mindre i dag enn tidligere fordi vi har fått andre markører for inflammasjon som responderer raskere og for de fleste formål er bedre. SR brukes likevel noe fortsatt og aktuelle indikasjoner kan være: Kontroll av inflammatoriske tilstander: Arteritis temporalis, polymyalgia rheumatica, reumatoid artritt. Kontroll av Hodgkins sykdom. Diagnostikk ved mistanke om arteritis temporalis og polymyalgia rheumatica. Som screening- og kontrollparameter ved akutte inflammatoriske tilstander anbefales s-CRP. |
| Analyseprinsipp | Blod tappes i spesialrør med Na-citrat. Prøven må blandes grundig (vendes opp/ned 10 ganger) umiddelbart etter prøvetakingen og umiddelbart før oppsett. SR skal i følge referansemetoden leses av etter nøyaktig 1 time. I dag brukes imidlertid vesentlig automatisert utstyr som avleser etter kortere tid. |
| Tolkning | SR er en uspesifikk markør som øker ved mange inflammatoriske og andre tilstander. Eksempelvis gir anemi økt SR, men sjelden særlig høye verdier (<30 mm/time). SR anses likevel fortsatt å ha en viss verdi i forhold til visse tilstander, f. eks. arteritis temporalis/polymyalgia rheumatica, rheumatoid artritt, systemisk lupus erythematosus, Hodgkins lymfom og visse langvarige/kroniske infeksjoner. Svært høye verdier (>70-100 mm/time) kan trekke i retning av mer alvorlig sykdom eller flere samtidige sykdomstilstander. Endringer av SR skjer relativt langsomt. Selv ved kraftig, vedvarende stimulering vil det ta flere døgn før maksimumsverdien nåes, og normaliseringen tar oftest uker. Dette i motsetning til CRP der slike forandringer gjerne tar 1-2 døgn. Således kan samtidig målt høy verdi for s-CRP og lav verdi for b-SR indikere at en sykdomsprosess har vært av kort varighet. Også forbruk av fibrinogen vil kunne gi lavere SR. Systemisk bruk av steroider senker SR. Gravide og brukere av p-piller har noe høyere verdier. B-SR øker litt med alderen.
|
Referanseområder:

Kilde: Nasjonal brukerhåndbok i Medisinsk Biokjemi: Senkningsreaksjon
