Introduksjon til koagulasjon:
For mer detaljer kunnskap om hemostasemekanismer, se forelesning om hemostase og labforelesningen.
Den klassiske metoden til undersøkelse av koagulasjonsfaktorer er basert på måling av koagulasjonstiden, tiden fra koagulasjonsprosessen starter og til det er dannet fibrinklot (koagel). Koagulasjonstiden er som regel et utrykk for den totale effekt av en rekke koagulasjonsfaktorer, og den er meget følsom for temperatur og pH-forandringer. Noen analyser er følsomme for faktorene i det interne koagulasjonssystemet (f.eks. APTT) og andre for det eksterne systemet (f.eks. INR). Begge metoder medbestemmer samtidig fellesfaktorene.
STart4® og STart Max® koagulasjonsinstrumenter
På UiA har vi de halvautomatiske koagulasjonsinstrumentet STart4® og STart Max® fra Stago. Instrumentene benytter samme analyseprinsipp, men er litt forskjellige i brukergrensesnitt og håndtering. Dere vil finne detaljerte prosedyrer for hver metode ved hvert instrument. Sykehusene i Kristiansand og i Arendal har tilsvarende helautomatiske instrumenter.
Begge instrumentene er 4-kanalers koagulasjonsinstrumenter for bestemmelse av klot-tid i fullblod eller plasmaprøver. For alle klot-tester vil kalibreringskurvene lagres i instrumentets minne, og resultatene utgis i den enhet som angis av bruker.
Instrumentet er følsomt for detektering av unormale klot, slik som prøver med lav fibrinogenkonsentrasjon og heparinbehandlede pasienter. Instrumentet kan benyttes til fullblod og plasma og påvirkes ikke av ikterus eller lipemi i prøver.
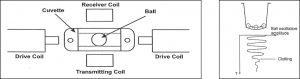
Prinsipp for koagelregistrering:
Klot- tiden bestemmes ved hjelp av elektromagnetiske sensorer som kan måle amplitude-variasjoner til en stålkule. Variasjon i pendelbevegelsene til stålkulen måles ved hjelp av to sensorer (receiver coil og transmitting coil). Konstant pendelsving på stålkulen fås ved at et elektromagnetisk felt dannes ved hver side av kyvettebrønnen og går på og av ved hver kuleoscillasjon. En algoritme benytter variasjonen i bevegelses størrelse til å kalkulere klot- tiden.
Videoen nedenfor viser STart Max-instrumentet:
PT-INR
Protrombintid-INR (PT-INR) er en klotting-analyse basert på analysen protrombintid. Protrombintid er en analyse der vevstromboplastin (fosfolipid og vevsfaktor) og kalsium tilsettes pasientplasma for trombingenerering, og tiden til dannelse av fibrinkoagel analyseres.
For å bedre kunne sammenligne verdier fra ulike protrombintid-analyser hos pasienter som behandles med vitamin K antagonister (f.eks warfarin), ble enheten PT-INR (Protrombintid-Internasjonal Normalisert Ratio) innført.
PT-INR = (pasientens protrombintid (sek) / protrombintid (sek) i normalplasma)ISI.
ISI-verdien (Internasjonal sensitivitets indeks) uttrykker tromboplastinreagensets følsomhet. PT-INR kan tolkes som det forholdet mellom pasientens protrombintid og protrombintid i normalplasma vi ville ha fått hvis vi benyttet et reagens med ISI=1. Verdens Helseorganisasjon har et reagens der ISI er definert lik 1, og produsentene må kalibrere sine reagenser i forhold til dette.
I Norge og Sverige blir INR kalibrert med kalibratorer fra EQUALIS. PT-INR analysen som benyttes i Skandinavia (Owren metode) er følsom for de vitamin K-avhengige koagulasjonsfaktorene II, VII og X.
Warfarin er et antikoagulasjonslegemiddel som hindrer syntesen av koagulasjonsfaktorene II, VII og X, slik at faktorene ikke kan binde kalsium og dermed blir virkningsløse. Disse faktorene kalles også PIVKA-faktorer (Protein Induced in Vitamin K Absence)
| Hensikt/ Indikasjon | Kontroll av antikoagulasjonsbehandling med vitamin K-antagonister (kun warfarin brukes i Norge). Diagnostikk og monitorering av nedsatt leverfunksjon (syntesesvikt), ved spørsmål om forbrukskoagulopati (disseminert intravaskulær koagulasjon (DIC)) og ved utredning av blødningstilstander. |
| Analyseprinsipp | Vevstromboplastin (INR reagens) og kalsium (reagenset inneholder kalsium i overskudd) tilsettes til plasma og vi måler den samlede aktivitet i det ”ytre system” (dvs. faktor VII og felles (II og X). |
| Tolkning | Høye verdier sees ved behandling med vitamin K antagonister (warfarin), nedsatt leverfunksjon, vitamin K-mangel (malabsorbsjon, parenteral ernæring, langvarig antibiotikabehandling), forbrukskoagulopati (DIC), inntak av stoffer med vitamin K-antagonisteffekt (rottegift) og ved mangel på koagulasjonsfaktor II, VII eller X (arvelig eller ervervet). |
Referanseområder
| Kvinner og menn: | 0,8 – 1,2 |
Veiledende terapeutisk område
| Venøs antikoagulasjon, atrieflimmer, lite trombogene kunstige hjerteklaffer | 2,0 – 3,0 |
| Arteriell antikoagulasjon, svært trombogene kunstige hjerteklaffer: | 2,5 – 3,5 |
APTT
APTT (tidligere kalt Cephotest) er en test for kontaktaktiveringstid. Plasma inkuberes med et reagens som inneholder fosfolipidpartikler og en aktivator av faktor XII. Deretter tilsettes kalsiumklorid, og koagulasjonstiden måles (i sekund). Fosfolipidpartiklene er nødvendig for interaksjon mellom koagulasjonsfaktorene, en funksjon som celleoverflatene (trombocyttene) har in vivo. Aktivatoren er negativt ladde partikler som f.eks silica, ellaginsyre eller kaolin. APTT betraktes som en screeningtest på funksjonen til det interne koagulasjonssystemet, og testen er følsom for funksjonen til koagulasjonsfaktorene I (fibrinogen), II (protrombin), V, VIII, IX, X, XI og XII.
| Hensikt/ Indikasjon | Monitorering av heparinbehandling (ikke lavmolekylært heparin). Utredning av blødning eller ved mistanke om økt blødningsrisiko. Screening for forbrukskoagulopati (DIC). |
| Analyseprinsipp | Ved å tilsette plasma en kombinasjon av aktivator og fosfolipid i nærvær av Ca2+ ioner, måles den samlede koagulasjonsaktiviteten i det ”interne system” samt fellesfaktorene. Koagulasjonskaskaden initieres ved at faktor XII aktiveres og fosfolipid og Ca2+ ioner må være til stede for at prosessen skal gå. Reagens og plasma blandes og inkuberes i 3 min. Koagulasjonsprosessen starter ved å tilsette CaCl2. Resultatet oppgis i sekunder og er den tiden det tar fra CaCl2 løsning tilsettes og til et koagel dannes. |
| Tolkning | Forlenget APTT kan sees når konsentrasjonen av flere koagulasjonsfaktorer eller en enkelt faktor i det indre koagulasjonssystem (faktor I (fibrinogen), II (protrombin), V, VIII, IX, X, XI eller XII), er redusert. |
Referanseområder
| Kvinner og menn: | 30-40 sek (SSHF) |
Kommentarer til referanseområdene
Tidligere benyttet alle laboratoriene i Norge seg av samme APTT reagens (Cephotest), og da var referanseområde og terapeutisk område for heparinbehandling like i hele Norge. Nå benytter ulike laboratorier seg av ulike reagens med noe ulike egenskaper og dermed også noe ulike referanseområder og terapeutiske områder.
Fibrinogen
Fibrinogen er et protein som produseres i levercellene. Det består av 3 par polypeptidkjeder som er satt sammen til et langstrakt molekyl. Omdannelsen av fibrinogen til fibrin skjer i flere trinn. Fibrinogen blir av trombin omdannet til løselig fibrin (fibrinmonomer), som i sin tur blir omdannet til et nettverk av uløselig fibrin (fibrinkoagel), det siste trinnet i koagulasjonskaskaden. Fibrinogen er et akuttfase-protein. Konsentrasjonen øker innen 24 timer og er maksimal 3-4 døgn etter at inflammasjonen begynte.
| Hensikt/ Indikasjon | Mistanke om forbrukskoagulopati (DIC) og andre tilstander med økt forbruk eller nedbrytning av fibrinogen. Blødningstilstander uten kjent årsak. Kontroll av fibrinolytisk behandling. |
| Analyseprinsipp | Ved overskudd av trombin er klot-tiden for fibrinogen omvendt proporsjonal med konsentrasjonen av fibrinogen i fortynnet plasma. |
| Tolkning | Lave verdier, eller normal verdi ved pågående inflammasjon/akuttfase, tyder på økt forbruk av fibrinogen, som ved forbrukskoagulopati (DIC). Arvelig fibrinogenmangel (afibrinogenemi, hypofibrinogenemi) og/eller nedsatt funksjon av fibrinogen (dysfibrinogenemi) gir lave verdier av fibrinogen. Høye verdier kan sees ved inflammasjoner av ulike etiologier (akuttfase). Kroniske infeksjoner, kollagene lidelser og nefrose kan forårsake meget høye konsentrasjoner. |
Referanseområder
| Kvinner og menn: | 2,0 – 4,0 g/L (SSHF) |
Kommentar: Høyere konsentrasjoner kan sees ved østrogenbehandling og hos gravide.
Kilde: Norsk forening for medisinsk biokjemi. Nasjonal brukerhåndbok i Medisinsk Biokjemi
